Introducción a la Virología
|
Vacunas virales
Steve Dewhurst, Associate Professor of Microbiology and
Immunology, University of Rochester Medical Center USA.
Traducido por Néstor Núñez Acevedo MD. Gyn&Obst. Málaga. España
Barra de exploración
[ Principal ] [ Arriba ] [ Clasificacion de virus ] [ Clasificacion virus hepatitis ] [ Hepadnavirus ] [ Hepatitis delta ] [ herpesvirus 1 ] [ Herpesvirus 2 ] [ Biologia molecular del sida ] [ biologia viral 1 ] [ VIH ] [ Paramyxovirus ] [ Virus herpes ] [ inhibidores de la proteasa ] [ Rhadboviruses ] [ Vacunas ] [ Glosario ] [ Virología ] [ Replicacion y antivirales ] [ Virus respiratorios ] [ Virus SNC y GI ] [ Virologia 7: Virus Tumorales ] [ Virus herpes 2 ] [ caso 2 ]
Vacunas, conceptos básicos:
Diseñadas para activar el sistema inmunitario. Las vacunas se componen habitualmente
de partículas virales completas, de sub-unidades purificadas (ejemplo: proteínas) ó
virus vivos atenuados. Las vacunas vivas pueden replicarse en el huésped e inducir
respuestas inmunes protectoras sin producir síntomas ó enfermedad.
Vacunas de virus inactivados: Deben ser hechas a
partir de virus completamente inactivados pero que retengan sus propiedades antigénicas.
Este proceso es difícil de conseguir, pues hay pocos procedimientos capaces de inactivar
el genoma viral (donde está la fuente infecciosa) sin alterar las proteínas. El método
más eficiente es usar un porcentaje más bajo de formalina, la cual funciona
interactuando con los grupos NH2 en la adenina, guanina y citosina, que a su vez no
participen en los enlaces hidrógeno (los virus ssRNA son fácilmente inactivados, los
virus ds de ácidos nucleícos son
resistente). La formalina también reacciona con los grupos amino de las proteínas y con
los enlaces cruzados de las cadenas de los polipéptidos. Lo que puede prevenir que la
formalina llegue a los ácidos nucleicos y de ese modo disminuya su efectividad.
Vacunas de virus vivos atenuados: Se usan los virus
atenuados por medio de pases en cultivos celulares y/o en pases en animales. No se
conocen las alteraciones genéticas en los virus atenuados de éstas vacunas, aunque ya se
conocen las secuencias completas de los poliovirus silvestres y de las cepas usadas en
esas vacunas. Por pases repetidos en cultivos celulares ó en animales se selecciona una
población viral con un fenotipo no virulento, pero con el mismo perfil antigénico.
El mayor problema que se encuentra cuando se usan virus vivos atenuados en las vacunas,
es su potencial de revertir al fenotipo virulento, pues el mecanismo de atenuación
es mal conocido. El Poliovirus III revierte a la virulencia: 1 de cada millón de
dosis, resultando en parálisis. Los demás poliovirus atenuados son mucho más estables,
aunque se desconoce la razón. Las demás vacunas fabricadas con virus atenuados, como el
sarampión, las paperas y la rubeola son estables. La capacidad de revertir ó de
que un virus atenuado pueda volver a su estado anterior, es una de las razones de porqué
no se usa el virus atenuado de la rabia, pues la posible mutación a un estado de
virulencia plena puede producir una fatalidad.
Inmunidad pasiva: Consiste en la
administración de un suero con títulos muy altos de anticuerpos antivirales antes
de que se produzca la infección (ejemplo: infección por hepatitis A), ó justo instantes
después de que se haya producido la teórica transmisión viral (después de la
mordedura de un perro supuestamente rabioso).
Anticuerpos: (inmunoglobulinas, para la inmunización
pasiva) disponibles.
- Hepatitis A
- Hepatitis B
- HIV-1
- Rabia
- Virus respiratorio sincitial (FDA approved, 1996)
- Varicella zoster
Qué es lo que se da y a quién ?
Vacunas de la infancia:
- Poliovirus oral (virus vivos y atenuados-- sinónimo:
Sabin) se administra habitualmente en 3 dosis en los primeros 15 meses de
vida. Las recomendaciones actuales, sugieren dar en la primera dosis la vacuna Salk
(inactivada), seguido de la vacunación con la vacuna de Sabin. La idea es prevenir una
posible enfermedad debida a que el virus atenuado de la cepa de la vacuna Sabin puede
revertir a su estado virulento (de otro modo: el virus atenuado puede mutar a un fenotipo
patogénico desde una cepa considerada segura; este fenómeno ocurre con una frecuencia de
< 1: 1.000.000, pero puede ser más frecuente en individuos inmunocomprometidos).
- El Sarampión, las paperas y la rubeola, la vacuna triple,
se administra entre los 12-15 meses de vida (todas son vacunas hechas con virus vivos
atenuados).
- La vacuna del Varicella zoster (Varivax)
fué aprobada por la FDA y la APP la recomendó en los EEUU en 1995, se
administra a los 15 meses (virus vivos atenuados). Los datos obtenidos hasta ahora
demuestran que la vacuna es muy segura pero no está aprobada para su uso en
personas inmunocomprometidas
- La vacuna contra la hepatitis B (En
España = Engerix-B) se recomienda administrarla en los primeros 15 meses (en tres dosis).
Es una vacuna recombinante (la única que de este tipo que funciona! ). También se
recomienda administrarla en adultos con riesgo de adquirirla y al personal sanitario
- Rotavirus. Algunas vacunas contra el
rotavirus están siendo desarrolladas. La que se ha experimentado más extensamente es una
vacuna tetravalente que representa una mezcla genética, derivada del rotavirus del mono
Rhesus (RRV) y de tres diferentes rotavirus humanos. Esta vacuna ha sido probada
ampliamente en niños, ha demostrado ser inmunogénica y protege en contra de la
enfermedad aguda (diarrea). esta siendo considerada para su aprobación por la FDA (desde
1998).
Vacunas para adultos:
- Influenza A, B (completa, inactivada) se
da en el otoño a las personas de la tecera edad (>65 años) y al personal sanitario.
- Vacuna de la rabia: (completa,
inactivada) se administra solamente de modo profiláctico a trabajadores voluntarios
relacionados con el cuidado de animales. También se administra después del contacto con
un animal sospechoso de padecer la rabia en combinación con una inmunoglobulina
hiperinmune. (La administración después del contacto infeccioso es posible,
debido al largo tiempo de incubación del virus de la rabia).
- Vacuna del virus de la fiebre amarilla
(completa, inactivada) se administra solamente al viajero que va a un área
endémica de la enfermedad (partes de America Central y de Sur América)
- Vacuna (completa, inactivada), contra el virus de la
encefalitis japonesa ( un flavivirus como el de la
fiebre amarilla). se administra solamente a los viajeros.
- Vacuna (completa, inactivada), contra el virus de la
hepatitis A, se administra solamente al viajero que va a un área
endémica de la enfermedad
Inmunización pasiva:
- La inmunoglobulina anti-hepatitis A se da de modo profiláctico a las personas que
viajan a países con malas condiciones sanitarias. La protección dura 6 meses.
- La inmunoglobulina anti-rábica se administra después del contacto con un animal
sospechoso de padecer la rabia.
- La inmunoglobulina anti-Varicella-zóster se administra a los individuos
inmunocomprometidos que están en contacto con personas infectadas.
- La inmunoglobulina anti--Hepatitis B se administra a las personas que han sido expuestas
a un riesgo de adquirir la hepatitis, como puede ser el pinchazo de una aguja
posiblemente infectada.
- La inmunoglobulina anti-virus respiratory syncytial se administra como tratamiento de
casos severos de enfermedad respiratoria en los bebés y en los niños pequeños.causados
por ese virus.
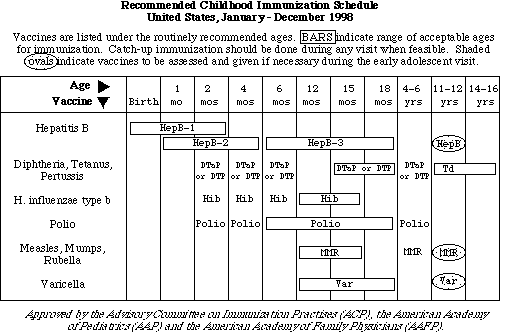
Pauta de inmunización recomendada en la infancia
en USA Enero-Diciembre 1998
Nuevas estrategias vacunales:
- DNA recombinante: puede usarse para obtener
variantes virales con mutaciones y delecciones conocidas (con lo que se producen cepas
atenuadas bien definidas). También se pueden usar para expresar las proteínas
individuales que componen al virus (o cualquiera de sus combinaciones). La producción de
partículas parecidas a los virus, también es posible, en aquellos casos donde las
proteínas virales individuales se transforman espontáneamente en estructuras parecidas a
las cápsides (como es el caso de la HBsAg, y de algunas proteínas del HPV y del HIV).
- Vectores nuevos: el uso de vectores vivos
para transportar determinadas proteínas a los recipientes de la vacuna, le permite a uno
combinar la seguridad que tiene una sub-unidad vacunal con la eficiencia de un vector
vivo, como puede ser un virus inofensivo ó una bacteria inofensiva. Ejemplo de virus
inofensivo: derivados del virus vaccinia recombinante (vaccinia se usó en millones de
personas para protegerlos exitósamente de la viruela), y ejemplo de bacteria inofensiva
las derivadas del BCG, una cepa atenuada de bacilos Mycobacterium tuberculosum. La
BCG es segura, estable al calor y se ha usado en millones de personas. La BCG tiene un
genoma d > 1mB, lo que significa que puede acomodar muchas variantes de antígenos
virales.
- DNA desnudo: el DNA purificado de los
plásmidos puede inyectarse en el músculo ó administrado por medio de la pistola
genética, y se produce una eficiente expresión de proteínas, la administración
simultánea de citocinas puede mejorar la capacidad inmunogénica.
Cómo evaden los virus a las vacunas:
Para eludir la acción de las vacunas, los virus deben mutar sus epitopos antigénicos.
El mejor ejemplo de este fenómeno son el HIV y el virus de la influenza.
El HIV se replica a niveles muy altos en las personas infectadas en todo el proceso de
su enfermedad (>10 años). Debido a que el enzima comprometido en la replicación
viral, la transcriptasa inversa, suele cometer errores, el resultado es la producción de
billones de nuevas mutantes virales, algunas de las cuales pueden tener un perfil
antigénico distinto al original. Se puiede anticipar, que este hecho hará más difícil
la obtención de una vacuna anti-HIV. Este proceso de mutación también explica por qué
el HIV se transforma tan rápidamente en resistente a los fármacos antivirales,
como el AZT.
La influenza, es tal vez el ejemplo mejor caracterizado de un virus que elude la
acción de las vacunas para evitar la respuesta inmune del huésped. Los virus de la
influenza son miembros de los orthomyxoviridae, y poseen un genoma segmentado con
una polaridad negativa.
Los principales epítopos antigénicos que median en el reconocimiento de los virus de
la influenza están localizados en la neurominidasa viral (N), y en la hemaglutinina (H).
de los virus influenza A y B, estas proteínas son muy varibles debido a las
mutaciones puntuales aleatorias en los genes que codifican éstas moléculas, ocurre
porque la polimerasa DNA, que replica el genoma viral, tiene facilidad de errar en
su trabajo, igual que la transcriptasa inversa. Las mutaciones dentrpo de los genes N y H
resultan en la producción de proteínas ligeramente alteradas, con nuevas propiedades
antigénicas (lo que se llama desviación del perfil
antigénico) y ocasiona las epidemias estacionales del virus de la
influenza. Las principales cepas responsables de estas epidemias pueden ser anticipadas
por el análisis de las cepas virales en los diferentes países y el estudio computerizado
de los patrones de transmisión viral, lo que le permite a uno el elegir la cepa
más idónea para vacunar a las personas mayores, al personal sanitario y a otros grupos
de riesgo cada invierno.
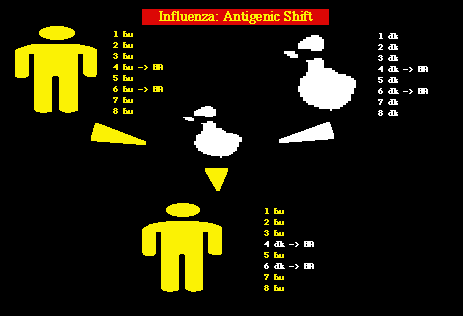
Además
de la desviación antigénica, producida por
mutaciones dentro de los genes N y H virales, el virus de la influenza A utiliza también
un cambio antigénico. Se
debe a que el virus de la influenza A infecta a los animales domésticos,
principalmente a los patos. En algunas áreas rurales, la conivencia entre humanos y patos
permite la infección de los patos con cepas humanas. Cuando ocurre, el genoma segmentado
de las cepas humanas y el de las cepas endógenas del pato, se mezclan y combinan. El
producto es una cepa totalmente nueva del virus de influenza A, cuyo genoma tiene
segmentos de la cepa viral humana y de la cepa original del pato. Cuando los segmentos
derivados del pato, que codfican las proteínas N y H, son incoporados de este modo, se
produce un virus totalmente nuevo con un perfil antigénico diferente (cambio
antigénico). Este nuevo virus es capaz de producir pandemias, porque es totalmente
diferente a las cepas conocidas del virus de influenza A. Una pandemia así fué la causa
de millones de muertes al principio del siglo XX, notablemente en la pandemia de 1918.
(Flú español H1N1).
Esquema del cambio antigénico del virus de la
influenza
Vacunas virales disponibles (US)
| Vacuna |
Tipo |
Producida en |
Vacunas recomendadas en la infancia (US)
|
| Sarampión |
Virus vivos, atenuados |
Células de aves |
| Paperas |
Virus vivos, atenuados |
Células de aves |
| Rubeóla |
Virus vivos, atenuados |
Células de aves |
| Poliovirus (I-III) |
Virus vivos, atenuados (Sabin) |
Células de mamíferos |
| Poliovirus (I-III) |
Inactivated (Salk) |
Células de mamíferos |
| Varicella zoster |
Virus vivos, atenuados |
Células de mamíferos |
| Hepatitis B |
Subunidades |
Recombinante (levaduras) |
Otras vacunas (US)
|
| Rabia |
Inactivada |
Células de mamíferos |
| Influenza A & B |
Inactivada
Virus vivos, atenuados de FluA, fué probada en niños en , 1997 -- disponible en
el futuro ? |
Células de aves |
| Hepatitis A |
Inactivada |
Células de mamíferos |
| Fiebre amarilla |
Virus vivos, atenuados |
Células de aves |
| Encefalitis japonesa |
Inactivada |
Células de mamíferos |
| Rotavirus |
Vacuna con virus rotavirus vivos y atenuados ( vacuna
tetravalente combinada rhesus-humana) ha sido probada ampliamente en niños; está siendo
considerada por la FDA |
Células de mamíferos |
Actualizado el 3/98, Steve Dewhurst, Associate Professor of
Microbiology and Immunology
© Copyright, University of Rochester and Stephen Dewhurst, 1996-98
URL: http://www.urmc.rochester.edu/smd/mbi/med/lec8.html
[ Atrás ] [ Principal ] [ Arriba ] [ Siguiente ] |

