Virus oncogénicos humanos.Steve Dewhurst, Associate Professor of Microbiology and
Immunology, University of Rochester Medical Center USA. Conceptos básicos:Los virus oncogénicos son:
Papilomavirus humanosEstos virus (approx. 90 tipos) producen una gran variedad de lesiones hiperproliferativas en el epitelio escamoso estratificado en varios lugares de la anatomía humana. estos virus se pueden dividir en dos grupos basados en el el lugar de la infección:
NB: los tipos de virus están clasificados, según la similaridad de su genoma y no por su serología. La mayoría de las lesiones son benignas y regresan espontáneamente. Sin embargo, los virus mucosos están asociados con enfermedades premalignas ó malignas del tracto oral ó genital. El cáncer más común asociado con el HPV es el cáncer cervical.
HPV-6 y -11 son los causantes más frecuentes de las verrugas en todo el mundo. Son por lo tanto productores de enfermedad benigna. HPV-16 y -18 son los causantes de lesiones premalignas y malignas en todo el mundo. Se encuentran en lesiones cervicales y peneales. Pruebas de su asociación con el cáncer:
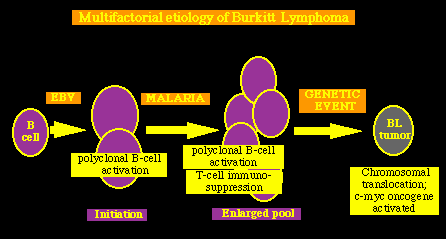
No todas las personas infectadas con estos tipos virales van a desarrollar una enfermedad pre-maligna y aún menos llegarán al estado maligno. Hay otros factores desconocidos, además de la infección, que están involucrados en el desarrollo y progresión de las lesiones. Sin embargo, el genoma viral se puede detectar en el 95% de las personas con cáncer, ya sea del pene ó del cérvix, Transmisión: El contacto sexual es la forma más común de transmisión. Los dos grupos de virus (HPV 6 y 11; HPV 16 y 18) se pueden detectar en las personas sin la enfermedad. La incidencia más alta se encuentra en las personas sexualmente activas, entre los 18-30 años. NB: En las células pre-malignas, el DNA viral está separado del DNA de los cromosomas, está replicándose y produciendo nuevos virus, mientras que en la mayoría de las células malignas, el DNA viral está integrado de modo estable en los cromosomas, con escasa producción viral. No está claro si la integración es un pre-requisito para la conversión a un fenotipo maligno. Virus de la Hepatitis BEn USA en el 95% de los casos, el HBV es eliminado después de la infección aguda, mientras que en un 5% el virus permanecerá y las personas afectadas se convertirán en portadores. Hay una asociación entre la frecuencia del estado de portador y el carcinoma hepatocelular. En países donde la proporción de personas portadoras es alta (10% China, Taiwan y en muchos países del lejano Oriente), el porcentaje de carcinoma hepatocelular también es alto.Un factor añadido es que en esos países el virus se transmite al recién nacido, en el parto, ó en la niñez por el contacto con la madre portadora. Transmisión: Las rutas de transmisión incluyen la sangre, leche, y posiblemente la saliva. Pruebas de su asociación con el cáncer: Estudios prospectivos han mostrado que las personas HBV+ tienen un riesgo > 200 para desarrollar cáncer de hígado que las personas HBV negativas Se recomienda la vacunación y tratamiento con inmunoglobulinas anti-HBV a los recién nacidos de madres portadoras. NB: Existe un peíodo de incubación muy largo, entre 4-5 décadas, para el desarrollo del carcinoma hepatocelular. No se conoce el mecanismo por el cual el HBV produce cáncer, pero la persistencia del virus, más el daño al hepatocito produce reacciones inflamatorias, con ciclos de daño - reparación y la posibilidad de una respuesta hiperproliferativa y estimular la expresión de proto-oncogenes. Virus de Epstein-BarrEstá relacionado con dos tipos de cáncer, limitados geográficamente. El linfoma de Burkitt se encuentra casi exclusivamente en Africa central y es uno de los cánceres infantiles más comunes de la región. Esta misma región africana tiene una incidencia alta de malaria y se cree que ésta infección parasítica juega un papel en la aparición del linfoma, permitiendo un aumento de la multiplicación de las células B viralmente infectadas. Esta estimulación da una mayor oportunidad para que ocurran accidentes genéticos durante la división celular, conduciendo a la activación de oncogenes (c-myc) y desarrollo tumoral. Así el EBV actúa, iniciando un proceso con muchas etapas, multifactorial que termina en la emergencia de un tumor. La naturaleza del proceso, en etapas y multifactorial, puede explicar por qué la mayoría de las personas infectadas con EBV, nunca desarrollan tumores de células B, y también provee un modelo general para explicar por qué otros virus (como el HBV, HPV, HTLV-1), pueden relacionarse con procesos neoplásicos, en solamente una fracción del número total de las personas infectadas con dichos virus. Notas:
El segundo tipo de cancer asociado al EBV es el carcinoma nasofaríngeo., muy frecuente en regiones de la República Popular China, especialmente en las provincias costeras. Los co-factores que limitan esta enfermedad a China, se desconocen. El EBV se ha asociado recientemente a trastornos linfoproliferativos, incluyendo linfomas en personas inmunodeficientes. Transmisión: La vía respiratoria. Asociación con cáncer:
Virus de la leucemia de células TCausa los linfomas de células T. La infección endémica y el cáncer que produce están limitados principalmente a Japón y a algunas zonas de Africa. Sin embargo el virus se está propagando a USA y a otras naciones, principalmente por medio de los drogadictos intravenosos. Nota: los mismo que psasa con el HBV, hay un intervalo muy largo entre la infección inicial y la aparición del tumor (muchas décadas), y también que un porcentaje pequeño de las personas infectadas desarrollarán el tumor. Prueba de la asociación de la leucemia de células T y el cáncer:
Transmisión: Solamente por células T infectadas. este virus está muy asociado a la célula y no se ha detectado la presencia de virus libre en la sangre. Updated 3/98, Steve Dewhurst, Associate Professor of Microbiology and
Immunology URL: http://www.urmc.rochester.edu/smd/mbi/med/lec7.html
|